Zvin gležnja se neizogibno in največkrat pojavlja pri raznih športih. Ko gleženj nerodno rotira ali se zvrne, je poškodba vezi lahko resna posledica. Statistika poroča o pojavnosti zvina gležnja od 10 do 30 % pri vseh športih, a pri nekaterih športnih panogah je ta poškodba še posebej izrazita. Pri kar 40 % posameznikov se poškodba pojavi pri alpinizmu, odbojki, med igranjem košarke in tudi med tekom in/ali hitro hojo. Zvin gležnja je ena najpogostejših poškodb v predelu gležnja in največkrat zajame poškodbo na zunanji strani gležnja in/ali v področju sprednjega talofibularnega ligamenta.

Pretrgane vezi v gležnju so neizogibna posledica poškodbe. Da boste razumeli, kako se zvin gležnja pojavi, vam najprej predstavljamo osnovne informacije o anatomiji gležnja.
Kosti in sklepi
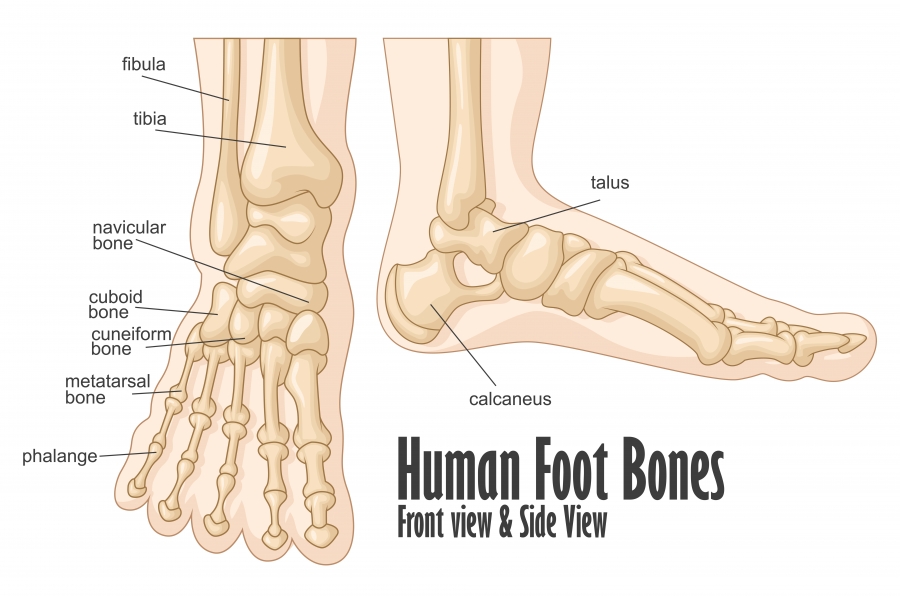
Golenica, mečnica, 7 nartnih kosti, stopalnice in prstnice tvorijo stopalo. Sklepa sta zgornji skočni in spodnji skočni sklep.
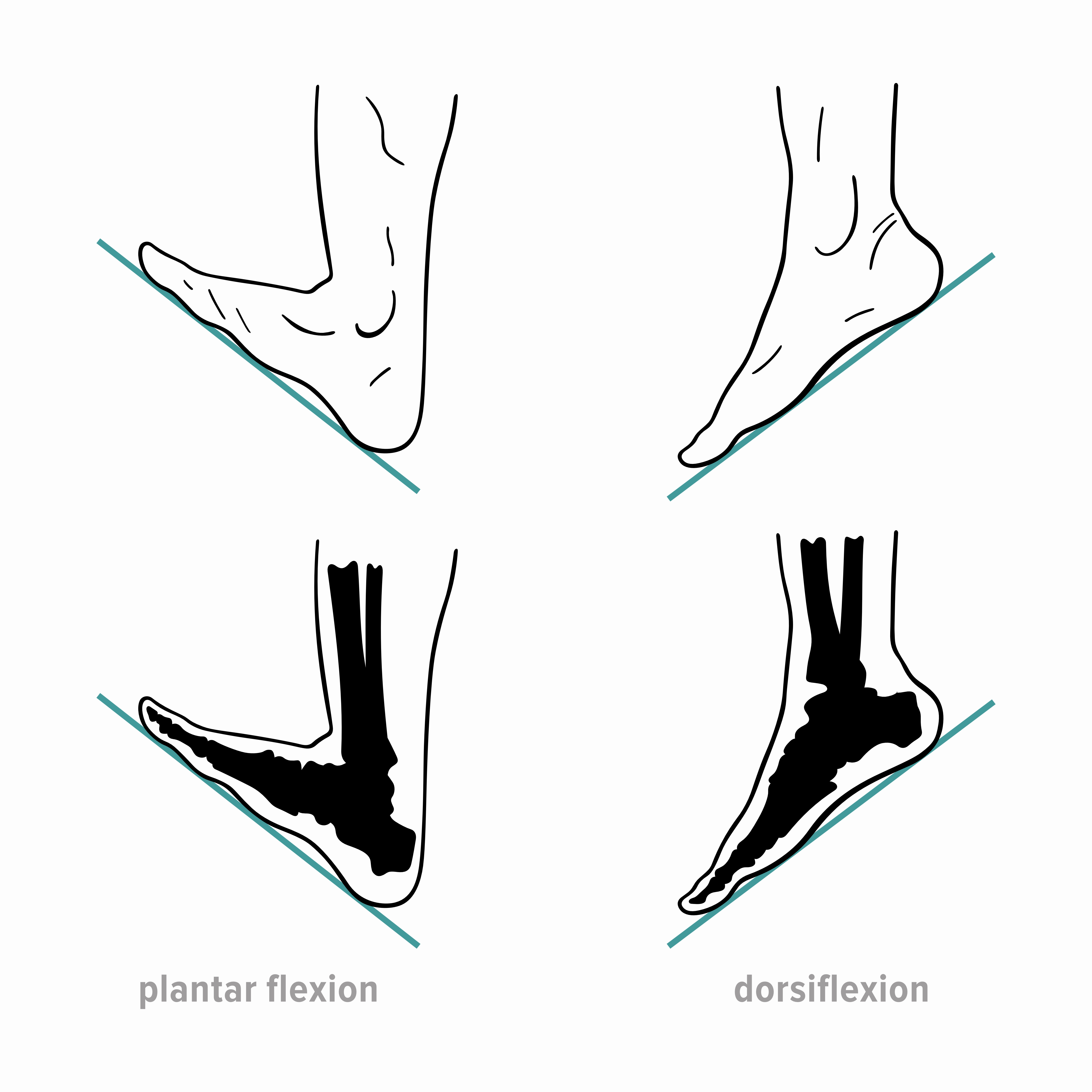
Gleženj sestavljata golenica in mečnica, ki ležita na petnici in skočnici. Celotno stopalo sestavlja 26 kosti. Gibi, ki so možni v predelu stopala, so:
-
plantarna fleksija (dvig na prste),
-
dorzifleksija (dvig na peto),
-
inverzija (obračanje stopala navznoter),
-
everzija (obračanje stopala navzven).
Ligamenti gležnja
Ligamenti so stabilizatorji, ki preprečujejo prekomerne gibe (gibe izven optimalnega obsega gibanja). Zvin se pojavi, kadar so vezi oziroma ligamenti prisiljeni preseči svoj običajen obseg gibanja, saj se na ta način poškodujejo. Ligamenti v predelu gležnja so:
-
sprednji talofibularni ligament (povezuje skočnico in mečnico na zunanji strani gležnja),
-
kalkaneofibularni ligament (povezuje mečnico in petnico),
-
zadnji talofibularni ligament (stabilizira zadnji del gležnja).
Mišice v področju gležnja:
- m. gastrocnemius
- m. soleus
- m. tibialis posterior
- m. tibialis anterior
- m. peroneus longus
- m. peroneus brevis
- m. flexor hallucis longus
- m. flexor digitorum longus
- m. extensor hallucis longus
- m. extensor digitorum longus
Simptomi, ki se pojavijo ob zvinu gležnja:
- bolečina, še posebej ob prenosu teže na poškodovani gleženj,
- občutljivost ob dotiku,
- oteklina,
- modrica,
- zmanjšan obseg gibljivosti,
- nestabilnost,
- zvok pokanja v gležnju med hojo.
Zvin gležnja in vzroki
Zvin se pojavi, ko se gleženj prisilno premakne iz svojega optimalnega položaja in zaradi tega se ena ali več vezi raztegne, natrga ali pretrga.
Do zvina pa ne pride le med športno aktivnostjo, ampak tudi med padci, nerodnimi pristanki na stopalo po skakanju in/ali pri hoji po neravni površini.
Vrste zvina gležnja
Zvin gležnja najpogosteje delimo na blag, zmeren ali hud.
Blagi zvin
Pri blagem zvinu gležnja običajno pride do mikroskopskih raztrganin vezivnih vlaken, običajno sprednje talofibularne vezi. Pride do rahle občutljivosti in otekline okoli gležnja, ki običajno izzveni v 5 – 14 dneh.
Zmerni zvin
Zmerni zvin pomeni, kadar pride do delne raztrganine sprednje talofibularne vezi in delne raztrganine kalkaneofibularne vezi. Pojavi se zmerna občutljivost z oteklino okoli gležnja. Rehabilitacijski čas za zmeren zvin gležnja je običajno od 2 do 3 tedne.
Hudi zvin
Pri hudem zvinu gležnja je raztrganina neizogibna, pride celo do popolne raztrganine sprednje talofibularne vezi, kalkaneofibularne vezi in zadnje talofibularne vezi. Pojavi se velika občutljivost in oteklina z bolečino okoli gležnja. Rehabilitacijski čas traja od 3 tedne in vse do 12 tednov ali celo dlje.
Kljub temu da si predvsem blagi zvini gležnja opomorejo kar sami, so raziskave pokazale, da imajo posamezniki v prihodnosti manj težav z gležnji in ponovnimi poškodbami, če se že pri prvi poškodbi, pa naj bo to blaga ali huda, odločijo za strokovno nadzorovano pomoč, kot je to fizioterapija.
Zvin gležnja in delitev glede na lokacijo
-
Lateralni zvin gležnja
-
Medialni zvin gležnja
-
Visoki zvin gležnja ali poškodba sindesmoze
Ko pride do zvina, se najpogosteje zgodi lateralni oziroma zunanji zvin gležnja. Poškodujejo se ligamenti na zunanji strani, in sicer kalkaneofibularni ligament ali zadnji talofibularni ligament.
Pri medialnem zvinu gležnja pride do poškodbe ligamentov na notranji strani gležnja in to je predvsem deltoidni ligament. Ker je ta poškodba redkejša, je čas rehabilitacije nekoliko daljši kot pri ostalih zvinih.

Visoki zvin gležnja je poškodba sindesmoze, to je struktura, ki povezuje golenico in mečnico.
Dejavniki tveganja za nastanek zvina gležnja
Najpomembnejši dejavniki tveganja, ki povzročijo zvin gležnja, so:
- omejen obseg gibanja v predelu gležnja,
- zmanjšana propriocepcija (zavedanje telesa v prostoru) gležnja,
- slabše ravnotežje,
- zmanjšana mišična moč,
- prenizek indeks telesne mase,
- športne discipline, ki zahtevajo prekomerno skakanje, kotaljenje itn.,
- predhodna poškodba,
- slaba telesna pripravljenost,
- neustrezna obutev.
Zgoraj našteti dejavniki lahko zmanjšajo zmožnost dinamičnih stabilizatorjev gležnja (ligamenti, mišice), zaradi česar hitreje pride do poškodb predvsem na zunanji strani gležnja.
Pristopi zdravljenja zvina gležnja

Za lažji pregled lahko pristop zdravljenja razdelimo v 4 faze in v vsaki fazi vzpostavimo različen rehabilitacijski plan.
Faza 1
Fazo 1 lahko imenujemo tudi akutna faza in traja prve 3 dni. Fizioterapevtski plan v fazi 1 se lahko osnuje na RICE pristopu, ki pomeni:
R-rest: počitek,
I-ice: hlajenje,
C-compression: kompresija,
E-elevation: dvig poškodovanega uda.
RICE tehnika se uporablja kot ena izmed konzervativnih metod zdravljenja, ki se najbolje odrazi v kombinaciji s pristopom fizioterapije v smislu izvajanja strukturirane vadbe.
Cilj prve faze je zmanjšanje otekline, bolečine in izboljšanje cirkulacije.
Faza 2
Faza 2 traja do 2 tedna. V tej fazi fizioterapevtski plan sloni na nadaljevalni uporabi ledu za zmanjšanje otekline in bolečine. Izvaja se mobilizacija sklepov, povečuje se obseg gibljivosti sklepov in ciljno se izvaja napredovanje pri treningu hoje. Če so v uporabi pripomočki za pomoč pri hoji, se le-ti postopno začnejo umikati, tako da se sugerira samostojna hoja.
Cilj druge faze je zmanjšati oteklino in bolečino, izboljšati fleksibilnost in obseg gibljivosti ter vrniti vzorce hoje brez pripomočkov.
Faza 3
V fazi 3, ki traja od 2. in vse do 6. tedna, se prične postopna krepitev in živčno – mišični nadzor. Nadaljuje se sklepna mobilizacija in izvajanje tehnik za povečanje fleksibilnosti. Prične se z vajami za krepitev mišic. Vaje se lahko kreirajo tudi s pripomočki (uteži, trakovi, ravnotežna blazina itd.). Pomembno je, da posameznik začne z dejavnostmi, ki pripomorejo k povečanju vzdržljivosti, kot so plavanje, kolesarjenje, hoja, trening z utežmi itd.
Cilj tretje faze je vrnitev optimalnega obsega gibljivosti sklepov, izboljšanje mišične moči in vzdržljivosti. V 3. fazi se fokus daje na izboljšanje propriocepcije, ki torej pomeni zagotavljanje zavedanja gibanja.
Faza 4
V zadnji fazi je prioriteta na vrnitvi v šport oziroma v prvotno življenjsko rutino brez bolečin. Obdobje 4. faze traja od 6 tednov naprej. Fizioterapevtski plan se osnuje na postopni vadbi za krepitev in vzdržljivost, koordinacijo in agilnost.
Cilj je nadaljevati principe 3. faze, a vzpostaviti večjo progresivnost.
Če se pri zvinu gležnja ne ukrepa pravočasno ali se sploh ne vzpostavi rehabilitacijski plan pod nadzorom fizioterapevtov, je večja verjetnost za razvoj kronične nestabilnosti v gležnju, kar pomeni šibkost mišic in stalna nesigurnost pri ravnotežju. Rehabilitacijo gležnja je potrebno začeti takoj, saj v primeru odlašanja poškodba ne izzveni v celoti in lahko pusti dolgotrajne posledice.
Ali je za zvin gležnja potrebna operacija?
Zelo redki primeri so, ki po poškodbi gležnja zahtevajo operativni poseg. Operativni poseg pri zvinu gležnja pogosto vključuje popravek pri ligamentih. Če pride do operativnega posega, je pooperativna rehabilitacija ključnega pomena za ponovno vzpostavitev optimalne funkcionalnosti gležnja.
Preventiva in preprečevanje ponovne poškodbe
- Krepitev mišic v predelu stopala.
- Funkcionalne vaje za razvijanje hitrosti, ravnotežja, koordinacije (usklajenosti gibanja) in splošne mišične moči.
- Ustrezna obutev, zlasti pri kronični nestabilnosti telesa. Nošenje obutve z visoko peto se odsvetuje.
- Uporaba opornice za področje gležnja, ki je nestabilen.
- Segrevanje mišic z raztezanjem pred pričetkom fizične aktivnosti.
Za posameznike s potrjenim zvinom gležnja je izjemno pomembno, da se rehabilitacija izvaja pod strokovnim nadzorom, saj se rezultati le tako dosežejo v optimalno hitrem času. Vadbeni rehabilitacijski plan je torej sestavljen iz živčno-mišičnih in proprioceptivnih vaj.
Fizioterapevtski plan
Če se rehabilitacijski plan začne v akutni fazi primerno izvajati, se poškodba lahko garantirano sanira in stanje vrne v normalo. Strokovno nadzorovana vadba privede do izboljšanja moči, propriocepcije, hitrejše vrnitve na delovno mesto in šport v primerjavi z izvajanjem vadbe brez nadzora in vodenja. Do hitrejšega izboljšanja stanja pride tudi z uporabo manualne mobilizacije, ki jo izvaja fizioterapevt.

Rehabilitacijski plan, ki vključuje vaje koordinacije (usklajenosti gibanja) in ravnotežja, dokazano preprečuje ponavljajoče se zvine gležnja. Če trenutno oklevate z rehabilitacijo gležnja, ne pustite stanja poškodbe neobravnavanega, ampak nas pokličite in pomagali vam bomo. V podjetju FizioGib nudimo kvalitetno obravnavo. Da prihranimo vaš čas, pridemo kar na vaš domači naslov. Sestavili bomo rehabilitacijski plan in vas nadzorovano vodili do zastavljenih ciljev.
Avtorica članka: diplomirana fizioterapevtka Monja Habjanič
Viri
Fong, Daniel Tik-Pui, Youlian Hong, Lap-Ki Chan, Patrick Shu-Hang Yung in Kai-Ming Chan. 2007. A systematic review on ankle injury and ankle sprain in sports. https://pubmed.ncbi.nlm.nih.gov/17190537/.
Vuurberg, Gwendolyn, Alexander Hoorntje, Lauren M Wink, Brent F W van der Doelen, Michel P van den Bekerom, Rienk Dekker, C Niek van Dijk, Rover Krips, Masja C M Loogman, Milan L Ridderikhof, Frank F Smithuis, Sjoerd A S Stufkens, Evert A L M Verhagen, Rob A de Bie in Gino M M J Kerkhoffs. 2018. Diagnosis, treatment and prevention of ankle sprains: update of an evidence-based clinical guideline. https://pubmed.ncbi.nlm.nih.gov/29514819/.
Massachusetts General Hospital, Orthopaedics, Physical Therapy. Physical Therapy Guidelines for lateral Ankle Sprain. https://www.massgeneral.org/assets/mgh/pdf/orthopaedics/foot-ankle/pt-guidelines-for-ankle-sprain.pdf.
Sportsinjuryclinic. 2022. Foot and Ankle Muscles. https://www.sportsinjuryclinic.net/sport-injuries/ankle-pain/foot-ankle-muscles.
Mayo Clinic. 2022. Sprained ankle. https://www.mayoclinic.org/diseases-conditions/sprained-ankle/symptoms-causes/syc-20353225.